循環器科について
主に心臓と血管を中心とした病気を対象とし、高血圧症、不整脈、心房細動、虚血性心疾患(狭心症や心筋梗塞)、弁膜症、心不全、閉塞性動脈硬化症、バージャー病、下肢静脈瘤などの診療を行います。
当院では、診断のつきにくい高血圧や狭心症、不整脈に対して24時間血圧計や24時間心電図などの検査を実施しております。(高血圧治療や24時間血圧計・心電図などについて詳しくは下記に記載しております。)また、弁膜症や先天性心疾患の診断や手術適応の判断を心臓超音波検査で調べることも可能です。下記の症状でお困りでしたら当院までご相談ください。
循環器科の主な症状
- 脈が不整
- 動悸
- 頻脈
- 脈が遅い
- めまい
- 失神
- 立ち眩み
- 胸が痛い
- 歯が痛い
- 背部痛
- 肩が痛い
- 息切れ
- 下肢のしびれ
- 下肢の痛み
- 下肢の潰瘍
- 下肢の色素沈着
- 下肢のむくみ
循環器科で診療可能な病名
血圧の病気
- 本態性高血圧症
- 二次性高血圧症
- 白衣高血圧症
- 仮面高血圧症
- 本態性低血圧症
- 起立性低血圧症
冠動脈の病気
- 狭心症
- 不安定狭心症
- 微小血管狭心症
- 心筋梗塞
脈の病気
- 心房細動
- 心房粗動
- 期外収縮
- 発作性上室性頻脈
- 心室頻脈
- 心室細動
- 徐脈
心筋・心膜の病気
- 心不全
- 心筋症
- 心筋炎
- 心筋腫瘍
- 心膜炎
心臓弁の病気
- 大動脈弁/僧帽弁/三尖弁/肺動脈弁の閉鎖不全や狭窄症
- 連合弁膜症
- 感染性心内膜炎
動脈の病気
- 動脈硬化症
- 大動脈瘤
- 大動脈解離
- 大動脈炎症候群(高安病)
- 側頭動脈炎(巨細胞性動脈炎)
- 閉塞性動脈硬化症
- 閉塞性血栓血管炎(バージャー病)
静脈の病気
- 下肢静脈瘤
- 深部静脈血栓症
- 静脈炎
先天性心疾患
- 心室中隔欠損
- 心房中隔欠損
- その他
高血圧症とは
血圧とは心臓が血液を送り出すときに加わる圧力を測定したもので、最大血圧は心臓が収縮した時の血圧で、最低血圧は心臓が最も拡がった時の血圧です。
診察室での数回の血圧測定で、最高血圧140(135)㎜Hg以上、あるいは最低90(85)㎜Hg以上であれば高血圧と診断されます。(家庭血圧)
高血圧を放置すると動脈硬化を進行させ様々な病気を引き起こしますので必ず治療しましょう。
高血圧のリスク分類
←こちらの表はスワイプできます。→| 分類 | 収縮期血圧 | 拡張期血圧 | ||
|---|---|---|---|---|
| 低血圧 | <90 | |||
| 正常域 | 正常血圧 | <120 | かつ | <80 |
| 正常高値血圧 | 120~129 | かつ/または | 80~84 | |
| 高値血圧 | 130~139 | かつ/または | 85~89 | |
| 高血圧 | 高血圧症(家庭血圧) | 140(135)以上 | または | 90(85)以上 |
| Ⅰ度高血圧 | 140~159(135~144) | かつ/または | 90~99(85~89) | |
| Ⅱ度高血圧 | 160~179(145~159) | かつ/または | 100~109(90~99) | |
| Ⅲ度高血圧症 | ≧180(160) | かつ/または | ≧110(100) | |
| 収縮期(孤立性)高血圧 | ≧140(135) | かつ | <90(85) | |
| 血圧分類 | 高値血圧症 | Ⅰ度高血症 | Ⅱ度高血症 | Ⅲ度高血症 |
|---|---|---|---|---|
| 血圧以外のリスク要因 | ||||
| リスク第1層 危険因子なし |
低リスク | 低リスク | 中等リスク | 高リスク |
| リスク第2層 糖尿病以外の1~2個の危険因子 メタボリックシンドロームがある |
中等リスク | 中等リスク | 高リスク | 高リスク |
| リスク第3層 糖尿病/臓器障害/心血管病/3個以上の 危険因子のいずれかがある |
高リスク | 高リスク | 高リスク | 高リスク |
- 危険因子:高齢65歳以上・喫煙・脂質異常症・肥満(BMI≧25)・若年(50歳未満)発症の心血管病の家族歴
- 臓器障害:脳卒中・慢性腎臓病・高血圧性網膜症
- 心血管病:左室肥大・虚血性心疾患・動脈硬化症
正常血圧
1年後に再評価
正常高値血圧
生活習慣の改善指導⇒6か月後再評価
高値血圧
- 低・中リスク⇒生活習慣の改善指導⇒3か月後再評価
- 高リスク⇒生活習慣の改善指導⇒1か月後再評価
高血圧
- 低・中リスク⇒生活習慣の改善指導⇒1か月後再評価
- 高リスク⇒直ちに降圧剤治療開始
高血圧の種類
- 高血圧は大きく分けて本態性高血圧と2次性高血圧に分類されます。
- 明らかな原因疾患がないものを本態性高血圧症といいます。
- 原因疾患があるものを2次性高血圧症といいます。
1)本態性高血圧の主な原因
- 塩分過多
- ストレスや不眠
- 飲酒
- 肥満
- 運動不足
- 家族性
2)2次性高血圧症の
主な原因疾患
- 腎性高血圧症
- 内分泌性高血圧症
- 心臓性高血圧症
- 血管性高血圧症
- 睡眠時無呼吸症候群
- 薬剤誘発性高血圧
- 脳内圧迫病変
3)白衣高血圧症とは
- 医療環境下では高血圧状態になり、家庭血圧や自由行動血圧では正常血圧を呈する状態をいいます。
- 特に治療する必要のない高血圧症です。
- 診断がつかない場合は、※24時間自由行動下血圧測定検査の適応となる場合があります。
4)仮面高血圧症とは
- 白衣高血圧症とは真逆で健診や診療中の血圧は正常だが、自由行動下や家庭血圧で高血圧を呈する状態をいいます。
- 血圧は1日の中でも変動しますので診察室の数回の血圧計測だけで診断することはできません。
- また早朝に高くなる傾向がり、早朝高血圧、昼間高血圧、夜間高血圧などのタイプがあります。
- 診断がつかない場合は、※24時間自由行動下血圧測定検査の適応となる場合があります。
高血圧により引き起こされる病気(合併症)
脳系疾患
- 脳梗塞
- 脳出血
- くも膜下出血
心臓系疾患
- 狭心症
- 心筋梗塞
- 心肥大
- 心不全
血管系疾患
- 大動脈解離
- 大動脈瘤
- 末梢動脈疾患
- 動脈硬化
腎臓系疾患
- タンパク尿
- 腎硬化症
- 腎不全
眼系疾患
- 眼底出血
- 高血圧性網膜症
高血圧の治療法
- 薬物療法
- 非薬物療法(生活習慣の改善を参照)
- 生活療法
- 食事療法
- 運動療法
などがあります。
薬物療法について
上記の高血圧のリスク分類で低・中リスクの高血圧症では生活習慣や運動療法、食事療法などをまず指導し、それらの改善でも降圧が認められない場合や高リスクの高血圧症の場合は薬物療法の適応となります。
降圧薬の選択には、患者の高血圧以外の疾患(下記の表参照)や生活習慣などを考慮し、まず第一選択薬から選ばれます。
血圧が降圧目標に近づくように第一選択薬を複数使用することが多く、それでも十分な降圧効果が得られない場合は、その他の選択薬も追加していきます。
第一選択薬
| 降圧薬の積極的適応 | |||||
|---|---|---|---|---|---|
| 降圧薬の種類 | Ca拮抗剤 | ARB/ ACE阻害剤 |
ARNI※1 | サイアザイド系 利尿剤 |
β遮断薬 |
| 左室肥大 | 〇 | 〇 | 〇 | ||
| LVEFの低下の心不全 | 〇※2 | 〇※2 | 〇 | 〇※2 | |
| 頻脈 | 〇 | 〇 | |||
| 狭心症 | 〇 | 〇※3 | |||
| 心筋梗塞後 | 〇 | 〇 | 〇 | ||
| 尿蛋白/慢性腎障害 | 〇 | 〇 | |||
※1 原則第一選択としない
※2 少量から開始し、注意深く漸増する
※3 冠攣縮性狭心症には注意
降圧薬の種類と作用機序
レニン・アンジオテンシン・アルドステロン(RA)系
- ACE阻害剤:アンジオテンシン変換酵素阻害薬
作用
- アンジオテンシン変換酵素阻害作用
アンギオテンシンⅠからアンギオテンシンⅡに変換するとき必要な酵素(アンギオテンシン変換酵素:ACE)を阻害することでアンギオテンシンⅡ産生を抑制し、血管を広げて降圧に作用します。アンギオテンシンⅡには、血管を収縮させたり、腎臓でのナトリウムや水分の排泄を抑え血液量増やし血圧を上げる作用があります。
- 臓器保護作用(脳や心血管系、腎臓など)
副作用
- 空咳・血管性浮腫(呼吸困難を伴う顔面、舌、声帯、喉頭の浮腫)・高カリウム血症・むくみ
| ACE阻害薬 薬剤別排泄経路 | ||||
|---|---|---|---|---|
| 薬剤名(先発商品名) | 肝代謝 | 胆汁中排出 | 腎排泄 | ※降圧の強さ |
| カプトプリル | 〇 | マイルド ストロング |
||
| エナラプリル(レニベース) | 〇 | |||
| リシノプリル(ロンゲス) | 〇 | |||
| シラザプリル(インヒベース) | 〇 | |||
| イミダプリル(タナトリル) | 〇 | |||
| テモカプリル(エースコール) | 〇 | 〇 | ||
| ペリドプリル(コバシル) | 〇 | |||
※降圧作用の差は軽度
- ARB:アンジオテンシンⅡ受容体拮抗薬
ACE阻害剤と比べて
- 降圧作用が強い
- 副作用が少ない(特に咳)
- 使用率が高い
作用
- アンジオテンシンⅡ受容体拮抗作用
アンギオテンシンⅡが受容体に結合するのを阻害する薬剤です。アンギオテンシンⅡの作用はACE阻害剤を参照してください。
- 臓器保護作用(脳や心血管系、腎臓など)
副作用
- 血管性浮腫(呼吸困難を伴う顔面、舌、声帯、喉頭の浮腫)・高カリウム血症・むくみ、ACE阻害剤より副作用が少ない。
| ARB 薬剤別排泄経路 | ||||
|---|---|---|---|---|
| 薬剤名(先発商品名) | 肝代謝 | 胆汁中排出 | 腎排泄 | 降圧の強さ |
| ロサルタン(ニューロタン) | 〇 | 〇 | マイルド ストロング |
|
| カンデサルタン(ブロプレス) | 〇 | 〇 | ||
| バルサルタン(ディオパン) | 〇 | 〇 | 〇 | |
| テルミサルタン(ミカルディス) | 〇 | 〇 | ||
| イルベサルタン(イルベタン) | 〇 | 〇 | ||
| オルメサルタン(オルメテック) | 〇 | |||
| アジルサルタン(アジルバ) | 〇 | |||
- ARNI:アンジオテンシン受容体ネプリライシン阻害薬
作用
- エンレスト錠(一般名:サクビトリルバルサルタンナトリウム水和物)
1種類の薬剤のみ発売されており、体内でサクビトリル(ネプリライシン(NEP)阻害薬)とバルサルタン(ARB)に解離することで2つの薬理作用を併せ持ちます。
- アンジオテンシンⅡ受容体拮抗薬作用(上記ARB参照)
- ネプリライシン(NEP)阻害作用
ネプリライシン(NEP)とは蛋白質分解酵素の一種(ペプチダーゼ)で、血管拡張作用、利尿作用、RAA系抑制作用、交感神経抑制作用、心肥大抑制作用、抗線維化作用、およびアルドステロン分泌抑制作用のあるナトリウム利尿ペプチド(NP)やブラジキニンなどのを分解する作用があります。サクビトリルによるNEP阻害作用により、ナトリウム利尿ペプチド(NP)の分解が抑制され上記作用が増強し心保護や降圧の効果をもたらします。
- 臓器保護作用(脳や心血管系、腎臓など)
副作用
- 血管性浮腫(呼吸困難を伴う顔面、舌、声帯、喉頭の浮腫)・高カリウム血症・むくみ、低血圧、意識消失
- ミネラルコルチコイド受容体拮抗薬(MR拮抗薬)
作用
- 副腎でアニギオテンシンⅡから変換されたアルドステロンがMR受容体に結合し水の再吸収やナトリウムの貯留、カリウムの排泄が生じ血圧が上がります。MR拮抗剤は、MR受容体をブロックすることで上記作用を抑制し血圧を低下させす。またMR受容体を選択性を高くし副作用などが少ない薬が開発されております。
副作用
- 高カリウム血症・女性化乳房・しびれ・倦怠感
| MR拮抗剤 | |||||||
|---|---|---|---|---|---|---|---|
| 薬剤名(先発商品名) | 世代 | ステロイド 骨格 |
MR 選択性 |
適応 | 副作用 (女性化乳房・月経不順) |
||
| 高血圧 | 心不全 | 糖尿病性 腎症 |
|||||
| スピロノラクトン(アルダクトンA) | 第1 | 同 | 低い | 〇 | 〇 | 多い | |
| エプレレノン(セララ) | 第2 | 同 | 高い | 〇 | 〇 | 少ない | |
| エサキセレノン(ミネブロ) | 第3 | 非 | 高い | 〇 | 少ない | ||
| フィネレノン(ケレンディア) | 第3 | 非 | 高い | 〇 | 少ない | ||
カルシウム拮抗薬3
作用
- カルシウム拮抗作用
心臓や血管の筋肉が収縮する時にはカルシウムチャンネルから細胞内にカルシウムイオンが流入します。カルシウム拮抗薬はカルシウムチャンネルに結合しカルシウムイオンが細胞内に流入するのを抑え、筋肉の収縮を抑制し血管を拡げることで血圧を下げます。
カルシウムチャンネルにはL型・T型・N型の3つのチャンネルがあり、薬の種類によってそれぞれ拮抗する部位に違いがあり、薬効も異なります。
- L型チャンネル拮抗作用
L型チャンネルは心臓や血管平滑筋に多く存在し、抑制することで心収縮力の低下や血管拡張が生じ強い降圧効果や狭心症の予防に使用されます。しかし腎では輸入細動脈にしかL型チャネルが存在せず糸球内圧の上昇のため腎保護作用は認めません。
- T型チャンネル拮抗作用
T型チャンネルは洞結節や血管平滑筋、副腎に存在し、抑制することで心拍数の低下や血管の拡 張、アルドステロン分泌抑制などが生じ血圧が低下します。また腎の輸出・輸入細動脈どちらにもT 型チャンネルは存在し、抑制することで両側の細動脈が拡張し糸球内圧を低下させ腎保護作用をも たらします。
- N型チャンネル拮抗作用
N型チャンネルは交感神経末に存在し、抑制することで交感神経抑制に伴い心拍数低下と血圧低下が生じます。T型チャンネル同様の機序により、N型チャンネル抑制で腎保護作用を認めます。
- 臓器保護作用(脳や心血管系、腎臓など)
副作用
- めまい、ふらつき、頭痛、眠気、浮腫、ほてり、歯肉増殖、便秘
| カルシウムチャンネル別の局在部位 | |||||
|---|---|---|---|---|---|
| チャンネルの種類 | L型 | T型 | N型 | ||
| 洞結節 | ない | ある | ない | ||
| 冠動脈平滑筋 | 多くある | ある | ない | ||
| 末梢血管平滑筋 | ある | ある | ない | ||
| 心筋 | 多くある | ない | ない | ||
| 交感神経末 | ない | ない | ある | ||
| 輸入細動脈 | ある | ある | ある | ||
| 輸出細動脈 | ない | ある | ある | ||
| カルシウムチャンネル別の抑制効果 | |||||
|---|---|---|---|---|---|
| チャンネルの種類 | L型の抑制 | T型の抑制 | N型の抑制 | ||
| 心 臓 | 心収縮力 | 低下 | 不変 | 不変 | |
| 心拍数 | 増加 | 減少 | 減少 | ||
| 冠動脈収縮 | 抑制 | 軽度抑制 | なし | ||
| 心保護作用 | なし | ある | なし | ||
| 腎 臓 |
輸入細動脈 | 拡張 | 拡張 | 拡張 | |
| 輸出細動脈 | 不変 | 拡張 | 拡張 | ||
| 糸球体内圧 | 上昇 | 低下 | 低下 | ||
| 腎保護作用 | なし | ある | ある | ||
| 副腎アルドステロン | なし | 抑制 | 抑制 | ||
| カルシウム拮抗薬のチャンネル抑制部位 | ||||
|---|---|---|---|---|
| 薬剤名(先発商品名) | L型の抑制 | T型の抑制 | N型の抑制 | 降圧の強さ |
| ベニジピン(コニール) | 〇 | 〇 | 〇 | マイルド ストロング |
| シルニジピン(アテレック) | 〇 | 〇 | ||
| ジルセアゼム(ヘルベッサー) | 〇 | |||
| アゼルニジピン(カルブロック) | 〇 | 〇 | ||
| アムロジピン(ノルバスク) | 〇 | ? | ||
| ニフェジピン(アダラート) | 〇 | |||
※代謝経路は全て肝臓です。
利尿剤
- サイアザイド系利尿剤
作用
- 尿細管再吸収の抑制
サイアザイド系利尿薬は、腎臓の糸球体に存在する遠位尿細管においてNa+とCl-の水の再吸収を抑制することで降圧効果をもたらします。
副作用
- 低カリウム血症、低マグネシウム血症、耐糖能低下、高尿酸血症、脂質異常
- ループ系利尿薬
作用
- ヘンレループ再吸収の抑制
腎臓の糸球体に存在するヘンレ係蹄上行脚においてNa+/K+/2Cl-の共輸送を抑制し水の再吸収を抑え、サイアザイド系利尿剤より強力な利尿作用をもたらします。主に心不全や腎障害の時に使用されます。
副作用
- 低カリウム血症、低マグネシウム血症、耐糖能低下、高尿酸血症、脂質異常、脱水、膵炎
- ミネラルコルチコイド受容体拮抗薬(MR拮抗薬)
交感神経遮断薬
交感神経の受容体にはα1/2やβ1/2/3とあり、交感神経伝達物質(アドレナリン・ノルアドレナリンなど)が受容体を刺激することで血圧の収縮や心拍上昇、気管支の拡張、その他多数の作用が生じます。受容体をブロックすることで血管拡張や心拍数の低下が起き降圧作用が出現します。
- α(アルファ)遮断薬
作用
- α(アルファ)受容体遮断作用
α₁受容体は主に血管に多く分布しており、交感神経終末で交感神経伝達物質が分泌されると受容体が刺激され血管収縮が生じ血圧が上昇します。本剤はα1受容体を遮断し交感神経伝達物質が受容体と結合することができなくなることで降圧効果をもたらします。また褐色細胞腫などのカテコールアミン分泌による高血圧症の場合はα₁遮断薬が第一選択となります。α1受容体は前立腺や尿道にも分布しており、α₁遮断薬は前立腺肥大の排尿障害用にも使用される薬でもあります。
副作用
- 立ち眩み、めまい、眠気、不眠など
| α₁遮断薬 | ||||||
|---|---|---|---|---|---|---|
| 薬品名(商品名) | 適応 | α1受容体の遮断部位 | ||||
| 高血圧 | 前立腺 肥大 |
緑内障 | α1A※ | α1B※ | α1D※ | |
| ドキサゾシン(カルデナリン) | 〇 | 〇 | 〇 | 〇 | ||
| ブナゾシン(デタントール) | 〇 | 〇 | 〇 | 〇 | 〇 | |
| プラゾシン(ミニプレス) | 〇 | 〇 | 〇 | 〇 | 〇 | |
| ウラピジル(エブランチル) | 〇 | 〇 | 〇 | 〇 | 〇 | |
| テラゾシン(バソメット) | 〇 | 〇 | 〇 | 〇 | 〇 | |
| シロドシン(ユリーフ) | 〇 | 〇 | ||||
| タムスロシン(ハルナール) | 〇 | 〇 | △ | |||
| ナフピジル(フリバス) | 〇 | △ | △ | 〇 | ||
- α1A・α1D遮断:前立腺肥と膀胱の平滑筋を弛緩 α1B遮断:血管平滑筋弛緩
- β(ベータ)遮断薬
作用
- β(ベータ)受容体遮断作用
β₁受容体は主に心臓に分布しており、受容体が刺激されると心拍数や心筋収縮力を増加させる作用があります。本剤は受容体を遮断することで心拍数や収縮力を低下させ血圧を降下させます。
- 内因性交感神経刺激作用(ISA)
β遮断薬には内因性交感神経刺激作用(ISA)を持つものがあり、 β遮断作用にもかかわらずβ刺激作用もあり徐脈になりにくいという特徴があります。
副作用
- 徐脈、ふらつき、めまい、レイノー症状など
- αβ遮断薬
作用
- 上記二つの作用を併せ持ちます。(上記参照)
副作用
- 上記参照
| 遮 断 部 位 |
β遮断薬・αβ遮断薬 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 薬品名(商品名) | ISA | 適応 | 脂溶性 | 水溶性 | ||||||
| 高血圧 | 不整脈 | 狭心症 | 振戦 | 片頭痛 | 緑内障 | |||||
| β₁ 非 選 択 制 |
ピンドロール (カルゲスケン) |
++ | 〇 | 〇 | 〇 | 〇 | ||||
| カルテオロール (ミケラン) |
- | 〇 | 〇 | 〇 | 〇 ※ |
〇 | ||||
| プルプラノロール (インデラル) |
- | 〇 | 〇 | 〇 | 〇 | 〇 | ||||
| β₁ 選 択 制 |
アセブトロール (アセタノール) |
+ | 〇 | 〇 | 〇 | 〇 | ||||
| セリプロロール (セレクトール) |
+++ | 〇 | 〇 | 〇 | ||||||
| メトプロロール (セロケン) |
- | 〇 | 〇 | 〇 | 〇 | |||||
| アテノロール (テノーミン) |
- | 〇 | 〇 | 〇 | 〇 | |||||
| ビソプロロール (メインテート) |
- | 〇 | 〇 | 〇 | 〇 | |||||
| ベタキソロール (ケルロング) |
- | 〇 | 〇 | 〇 | ||||||
| α β 遮 断 薬 |
カルベジロール (アーチスト) |
- | 〇 | 〇 | 〇 | 〇 | ||||
| アロチノロール (アルマール) |
- | 〇 | 〇 | 〇 | 〇 | 〇 | ||||
※点眼
なぜ治療しなくてはいけないのか?
高血圧症はサイレントキラーとも呼ばれ、頭痛や頭重感などの症状が認められる場合もありますが、ほとんどの場合は自覚症状がありません。そのため治療する意味が解らず高血圧を放置していたり、薬をやめてしまう患者さんも少なくありません。
ではなぜ治療が必要なのかというと高血圧は放置していると動脈硬化を悪化させ、上記合併症を発症する可能性があります。つまり、これらの疾患の中には非常に重篤なものがあり、発症した時に命を失うリスクがあるということです。そうならないためにも高血圧の治療が必要なのです。また2次性高血圧症の場合は原疾患の治療も必要です。
なぜ薬を飲み続けなければいけないのか?
血圧の薬(降圧剤)で高血圧を根本的に治す薬は存在しません。つまり現存するすべての降圧剤は血圧を高くなるのを抑制する薬であって、遺伝子的に治療する薬はまだ存在しないと言うことです。
降圧剤をやめてしまうと薬の抑制効果が消失し元の高血圧に戻ってしまいます。また急にやめることで血圧の変動が大きくなるため上記の合併症を発症しやすくなり、命を失うリスクが高くなってしまいます。
これらの理由から高血圧の方は、降圧剤を飲み続ける必要があります。自分の判断で降圧剤はやめないで必ず主医師に相談してください。
生活習慣の改善項目(薬はやめられないのか?)
※下記の生活習慣の改善を行うことで降圧剤をやめられる場合があります。
- 減塩食(1日あたりの摂取量を6g未満で血圧は約5㎜Hg低下)
- 肥満の改善(1Kgの減量で血圧が約1~2㎜Hg低下)
- カリウムやマグネシウム、カルシウムが多く含まれる食事をとる。
- 高脂肪食は避け、EPAやDHAの豊富な青魚の食事を摂取する。
- 植物性栄養成分や食物繊維の多い食事を摂取する。
- 飲酒を適量にする。1日にビール中瓶1本(500ml)、ワイン1~2杯(180ml)、日本酒1合(180ml)程度です。女性はその半分ほどになります。
- 適度な運動(毎日30分以上の有酸素運動を目標)
- 毎日7時時間ほどの睡眠をとる。
- 禁煙
24時間血圧測定検査(ABPM)とは
※ABPM(Ambulatory Blood Pressure Monitoring)
日常生活での一日の血圧を定期的に測定します。血圧は様々な要因により常に変動しています。血圧の変化を知り、診断と治療に役立てる検査です。診断の難しい仮面高血圧症や白衣高血圧症、早朝高血圧症などの診断に役立ちます。
24時間自由行動下血圧測定検査を希望の方は下記をご確認後に診療のご予約をお願いします。
24時間自動連続血圧計手順
FB-270(ホルター血圧計)
- インナーは長袖で薄手のもので、上着は左腕にマンシェットを巻けるように余裕がある服装でお願いします。
- 朝6時から夜11時までは30分間隔で、夜11時から朝6時までは60分間隔で24時間自動計測されます。
- 血圧装着後はご帰宅してもらいます。翌日の検査終了後に診療のご予約をしてから血圧計をお持ちになって再診してください。

24時間自由行動下
血圧測定の保険適応
- 家庭血圧が135/85㎜Hgを前後する、あるいは診察室血圧が140/90㎜Hgを前後する場合
- 家庭血圧が125~134/80~84㎜Hgの正常高血圧を示す場合
- 家庭血圧の変動が大きい場合
- 家庭血圧で、白衣高血圧症や仮面高血圧症が診断できない場合
- 職場高血圧が疑われ、職場で血圧を自己測定できない場合
- 家庭血圧で治療抵抗性の診断が確定しない場合
- 血圧短期変動性が大きい場合
- 偶発的で一過性の高血圧、低血圧が認められる
- 家庭血圧、診察室血圧が大きく動揺する場合
心電図とは
心電図とは、心臓の電気的活動を波形に示したものです。P波(心房収縮)、QRS波(心室の収縮)、T波(心室再分極)、U波などがあります。
胸痛や不整脈、動悸、呼吸困難、心雑音などの時に心電図を行います。
解析付心電計
(VS-3000)
心電図や24時間心電図、動脈硬化などの循環器の検査を多目的にできる医療機器です。
結果もすぐに出るため検査同日に結果説明できます。
心電図でわかること
- 不整脈
- 狭心症
- 心筋梗塞
- 心肥大
- 心筋症
- 心筋炎
- 心膜炎
- 弁膜症
- 先天性心疾患
心電図で異常が認められた場合や診断がつかない場合は、心臓超音波やホルター心電図を行います。
24時間心電図記録器
FM-960(ホルター心電図)
来院した時に症状が治まっていて心電図に異常が見つからない時に異常心電図波形の検出や動悸・胸部違和感・胸痛などの症状と心電図波形との関連を記録するためにする検査です。
直接胸部に電極を貼り付けて腹部に超小型心電図記録器を装着します。その後24時間の通常生活での心電図を記録後に再度来院してもらいます。検査前の準備などは何もなく、測定機器を装着したままお風呂に入ることもできます。記録器回収後は30分ほどで結果が出ます。

24時間心電図でわかること
(保険適応)
- 狭心症の検出(来院時の心電図で診断がつかない場合)
- 発作性不整脈の検出と種類の診断(来院時に不整脈を発症していない場合)
- 不整脈の重症度評価(1日の不整脈出現数など)
- 徐脈性不整脈のペースメーカー適応評価
- 自覚症状と不整脈の関係評価
- 狭心症や不整脈の治療評価
- 人工ペースメーカーの機能評価
心臓超音波検査
心臓超音波検査は、弁膜症や心筋肥大、先天性心疾患を指摘された場合や歩行時に息苦しいなどの症状のある場合に行う検査です。事前に何もすることがなく初診当日の検査も可能ですので、当院で検査希望の方は下記の手順と適応を確認後に診療のご予約をしてください。
超音波検査装置
超音波を使用して、外から見えない体の中の臓器を画像化する装置です。
甲状腺・乳腺・心臓・肝臓・胆嚢・膵臓・膀胱・前立腺・子宮・卵巣・動脈・静脈・腱・筋肉・皮下腫瘍などの観察に有効です。
超音波検査は、麻酔などの必要がなく苦痛が全くない検査です。全身状態が重篤の方にも出来る検査です。
心超音波検査の目的
心臓領域(弁膜症・心不全・心筋症・先天性心疾患)の診断や手術適応の診断をすること。
心臓超音波の保険適応
- 心雑音や息切れ、動悸、胸痛などの症状がある。
- 弁膜症や狭心症、心筋梗塞、心筋炎、心内膜炎、心外膜炎、心筋肥大、心不全、不整脈を認める、あるいは疑いがある。
- 心電図や胸部レントゲン上で異常を認める。
心臓超音波検査の手順
- 上半身は、脱ぎやすい服で来院して下さい。
- 左側臥位で横になってもらい検査開始です。
- 検査は15分ほどで終了します。
動脈硬化症について
動脈硬化とは、動脈の血管壁が固くなったり、厚くなることで血管の狭窄や閉塞、脆弱、変形を引き起こします。その結果、狭心症や心筋梗塞、脳梗塞、大動脈瘤、閉塞性動脈硬化症などの病気を発症します。
動脈硬化を悪化させる危険要因として、高血圧や高脂血症、糖尿病、高尿酸血症、肥満、喫煙などがあります。逆に言えば、生活習慣病のすべてが動脈硬化を悪化させ、重篤な病気を引き起こしていると言えます。これらの病気や生活習慣がある方には、治療や生活習慣の改善のためにも動脈硬化の検査をお勧めします。
動脈硬化症により引き起こされる病気
血管の狭窄や閉塞で引き起こされる病気
←こちらの表はスワイプできます。→| 動脈硬化 | 狭窄 | 閉塞 |
|---|---|---|
| 心臓の血管 | 狭心症 | 心筋梗塞 |
| 脳の血管 | 一過性脳虚血 | 脳梗塞 |
| 腎臓の血管 | 腎硬化症(腎不全・尿毒症) | |
| 末梢血管 | 閉塞性動脈硬化症 | 動脈血栓症 |
血管の脆弱性で引き起こされる病気
- 脳出血
- 大動脈瘤(破裂)
動脈硬化検査の保険適応
- 動脈硬化を進行させる要因があること。
- 脂質異常症(高コレステロール血症、高中性脂肪血症)
- 高血圧
- 糖尿病
- 肥満
- メタボリック症候群
- 加齢
- 睡眠時無呼吸症候群
- すでに動脈硬化性疾患を発症している場合
- 虚血性心疾患(狭心症)
- 脳梗塞
- 大動脈瘤
- 末梢動脈性疾患
- 慢性腎臓病
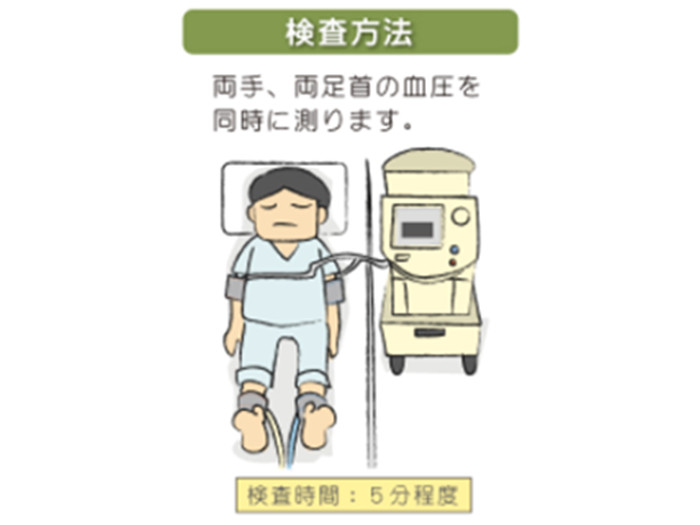
血圧脈波検査装置
(動脈硬化検査)
動脈硬化の程度や血管の詰まりをみる検査です。
検査でわかること
- 1)CAVI:心臓足首血管指数(動脈の硬さ)
-
CAVI(キャビィ)は大動脈を含む「心臓(Cardio)から足首(Ankle)まで」の動脈(Vascular)の硬さを反映する指標(Index)で、動脈硬化が進行するほど高い値となります。
高齢や高血圧、高コレステロール血症、高中性脂肪血症、糖尿病などで動脈硬化が進行すると、脳卒中や心筋梗塞、動脈瘤などの病気を発症する可能性があります。CAVIで数値的に動脈硬化を評価することで、それらの治療目標の判断に役立ちます。
- 2)ABI:足首上腕血圧比検査(血管つまりの程度)
-
足関節上腕血圧比のことで、足関節と上腕間の最高血圧比です。
ABI検査は、血管が狭窄や閉塞する命にかかわる末梢動脈疾患(閉塞性動脈性閉塞症やバージャー病など)を発見するための検査で、末梢動脈疾患の手術適用や内服薬開始の判断にも役立ちます。血管の詰まりは、足の痛みや冷感として症状が現れる場合があり、このような症状がございましたら当院までご相談ください。
- 3)血管年齢
-
健康な方を対象に同姓で同年齢ごとのCAVIの平均値を計算したものと被検者のCAVIの値を比較することで血管年齢が解ります。
検査した血管年齢が被検者の年齢より高ければ、動脈硬化の進行が他の人より早いということになります。
血管脈波検査手順
- ベットに仰向けに寝てもらってから両腕と両足に血圧計を装着して検査開始です。
- 検査時間は10分ほどで、痛みや苦痛はありません。
- 結果はすぐに出ますので、検査同日に結果説明します。
頸動脈超音波検査
頸動脈を超音波で見る検査です。総頸動脈の内膜の肥厚やプラーグの形状を見て動脈硬化を評価したり、頸動脈の狭窄や血流速度などを観察出来ます。
そのためコレステロールや中性脂肪、抗血栓剤の治療開始の判断に役立ちます。
血圧脈波と頸部超音波検査前後の制限などは何もございません。
検査希望の方は診療のご予約後にお越しください。
治療
生活習慣の改善
- 禁煙
- 肥満の改善




