糖尿・代謝科について
糖尿病や高脂血症、痛風などの診断と治療(食事や運動療法指導・内服治療・インスリン自己注射)を始め、脳梗塞や心筋梗塞のリスクを調べる検査(人間ドック参照)なども当院で行えます。
インスリン自己注射の治療を受けている方には、24時間いつでも血糖を計測できる血糖測定器の使用も実施しております。
下記のような症状でお困りの方は、お越しください。
糖尿・代謝科の主な症状
- 口渇
- 多飲
- 多尿
- 肥満
- 体重減少
- しびれ
- 視力障害
- 高血糖
- 黄色腫
- 眼瞼色素沈着
- アキレツ腱の肥厚
- 角膜輪
- 高コレステロール血症
- 高中性脂肪血症
- 関節炎(足の親指)
- 脚気(腱反射低下)
- 痛風結節
- 高尿酸血症
糖尿・代謝科で診療可能な病名
糖代謝異常の病気
- 糖尿病
- 低血糖症
脂質異常の病気
- 高LDLコレステロール血症
- 高トリグリセライド血症
- 家族性高コレステロール血症
尿酸代謝異常の病気
- 痛風
- 高尿酸血症
先天性代謝異常
- 糖原病
- Fabry病
その他
- 肥満症
- メタボリックシンドローム
- アミロイドーシス
- ビタミン欠乏症
- ビタミン過剰症
糖尿病とは
糖尿病とは、インスリン分泌低下やインスリン感受性低下などにより血中のブドウ糖の濃度が高くなる病気です。
症状は口渇と多飲、多尿、手足のしびれ、目のかすみなどがみとめられ、全体の90%占める2型糖尿病と10%占める1型糖尿病の二つに分けられます。
1型糖尿病
(糖尿病全体の10%)
- 10代で発症することが多い。
- かぜの感染などが誘因となりインスリンを分泌する細胞(β細胞)が自己免疫に攻撃破壊されインスリンが全く分泌されなくなってしまう病気です。
2型糖尿病
(糖尿病全体の90%)
- 糖尿病のほとんどが2型糖尿病であり、遺伝的素因と生活習慣などが原因で多くは成人になって発症します。
- インスリンの分泌低下と感受性低下の両方の要因があり、インスリン分泌の低下要因が主な場合は体重が減少し、逆に感受性低下要因が主な場合は体重が増加します。
混在していることも多く必ずしも肥満の人が糖尿病になるわけではありません。
1型糖尿病の人は大抵やせております。
糖尿病の検査項目と診断基準
こちらの表はスワイプできます。| 検査名称 | 単位 | 糖尿病 | 境界型糖尿病 | 正常高値 | 正常 |
|---|---|---|---|---|---|
| HgA1c (NGSP値) |
% | 6.5以上 | 5.6~6.4 | 5.6未満 | |
| 空腹時血糖 | mg/dl | 126以上 | 110~126 | 100~109 | 100未満 |
| 食後血糖値 (2時間後) |
mg/dl | 200以上 | 140~199 | 140未満 | |
| 随時血糖値 | mg/dl | 200以上 | 140以上 | 100未満 |
- 境界型の方は食事運動療法を基本に経過観察が必要です。(3~6か月ごとの採血など)
- 糖尿病と診断された方は治療が必要です。
ヘモグロビンA1C(HgA1c)とは
赤血球内のヘモグロビンβ鎖とブドウ糖が結合して糖化ヘモグロビンになったものをいいます。いったん結合すると赤血球寿命(120日)が尽きるまで結合は壊れません。それにより1~2か月前の平均血糖値を反映することから、よく糖尿病治療の指標として用いられます。
糖化ヘモグロブリン÷全ヘモグロビン=HgA1c(%)で表示されます。
糖尿病による合併症
糖尿病による血管障害
細小血管症と大血管症に二つに分けられます。
【1】細小血管症:
三大合併症と呼ばれ、糖尿病で微小血管が破壊されると発症します。
- 糖尿病性腎症
- 症状:高血圧・浮腫・電解質異常・心不全・貧血・尿毒症など
- 透析原因の1位(44%)が糖尿病性腎症です。
- 糖尿病性網膜症
- 症状:視力障害・飛蚊症・網膜剥離・失明など
- 糖尿病性神経症
- 症状:手足のしびれ・冷え・ほてり・感覚障害・自律神経障害など
- 病状が進行すると潰瘍壊疽という状態になり下肢切断となる場合があります。
- 自律神経障害も進行してしまうと、心筋梗塞や低血糖などを発症しても痛みなどの症状が表れにくくなるため、病気に気づかずに重篤化させてしまう場合があります。
高血糖の合併症
著しい高血糖で引き起こされ、意識障害などを伴い生命にかかわる合併症です。
- 糖尿病性ケトアシドーシス
- 症状:多飲・多尿・口渇・体重低下・意識障害
- 高浸透圧性高血糖症候群
- 症状:症状に乏しい・倦怠感・頭痛・消化器症状・痙攣・意識障害
そのほかの合併症
- 易感染性
- 歯周病
- 緑内障
(網膜症が進行すると発症します)
糖尿病の治療方法
糖尿病合併症を防ぐために治療は必要です。
1型糖尿病治療
- 食事・運動療法
- 食事運動療法の制限はありませんが、肥満などにならないよう注意が必要です。
- 薬物治療
- インスリン療法のみが唯一の治療法でしたが、肥満を認める場合だけ、一部のSGLT-2阻害剤が使用可能になりました。
2型糖尿病治療
食事療法と運動療法が第1選択(特に肥満型の2型糖尿病の場合)
- 食事療法
- 1日に必要なカロリー=標準体重(身長×身長×22)×30kcalで計算します。
- 1日の必要カロリーを守りバランスの良い食事を心がけます。
- 運動療法
- 筋肉に取り込まれるブドウ糖の量を増やしたり、インスリンの働きを活性化します。
- 散歩や水泳、自転車といった有酸素運動を中心に行います。
- 1日の消費エネルギーの目安は、1日160~240Kcalが推奨されております。
- 1回15~30分で1日2回(1日当たり1万歩ほど)の歩行を毎日か週3日ほど行います。
- 腎臓や心臓障害、重度糖尿病、眼底出血などがある場合は運動禁忌の場合があります。
- 薬物療法
- 食事療法と運動療法を行った上で改善が認められない場合や重篤な合併症を発症している場合に薬物療法を行います。
- 食事療法や運動療法をする前に必ず医療機関を受診してください。
治療薬の選択と種類
こちらの表はスワイプできます。| 剤形 | 機序 | 分類 | 1型 糖尿病 |
2型糖尿病 | 作用機序 | 薬剤名 | |
| 非肥満 | 肥満 | ||||||
| 注射 | インスリン | インスリン製剤 | ◎ | 〇 | △ | 脂肪組織や骨格筋の 糖の取り込み促進 |
(超)速効型 中間型 持続型 |
| インスリン 分泌 促進系 |
GIP/GLP-1作用薬 | 〇 | ◎ | インクレチン製剤で 膵臓での インスリン分泌促進 |
マンジャロ | ||
| GLP-1作用薬 | 〇 | ◎ | インクレチン製剤で 膵臓での インスリン分泌促進 |
ビデュリオン ビクトーザ バイエッタ トリルシティ |
|||
| 内服薬 | セマグルチド (リベルサス) |
||||||
| DPP-4阻害薬 | ◎ | 〇 | インクレチン分解抑制で インスリン分泌促進 |
グラクティブ ネシーナ トランゼンタ テネリア スイニー |
|||
| スルホニル尿素薬 | 〇 | △ | 膵臓のβ細胞での インスリン分泌促進 |
グリメピリド グリクラシド グリベンクラミド |
|||
| グリニド薬 | 〇 | △ | 速効性に インスリン分泌促進 |
ナテグリニド ミチグリニド レパグリニド |
|||
| テトラヒドロ トリアジン薬 |
〇 | 〇 | インスリン分泌促進 インスリン感受性亢進 ミトコンドリア機能改善 |
ツインミーグ | |||
| 抵抗性 改善系 |
ビグアナイド薬 | 〇 | ◎ | 肝臓での糖新生の抑制 | メトホルミン ブホルミン |
||
| チアゾリジン薬 | 〇 | ◎ | 骨格筋・肝臓での インスリン感受性改善 |
ピオグリダゾン | |||
| 糖吸収 調節系 |
α-グルコシターゼ 阻害薬 |
☐ | ◎ | 腸管での 炭水化物の吸収阻害 |
ボグリボース ミグリトール アガルボース |
||
| SGLT-2阻害薬 | 〇 | ☐ | ◎ | 腎での糖再吸収抑制 | スーグラ フォシーガ ルセフィ カナグル ジャディアンス |
||
◎推奨 〇適応 △厳格な食事療法の上で使用 □他剤から使用
治療目標
- 下記のHgA1cの目標値を目指して注射剤や内服を併用増量していきます。
- 2型糖尿病は食事療法や運動療法を行った上で目標値まで薬剤を調整します。
- 糖尿病の血糖コントロール目標値
- 高齢者糖尿病患者の血糖コントロール目標値 こちらの表はスワイプできます。
- ADL(Activity of Daily Living)とは、食事やトイレ、入浴、移動といった日常生活で普通に行っている習慣行動
- インスリン製剤、SU剤、グリニド薬
| 目標 | 血糖正常化目標 | 合併症予防目標 | 治療強化困難な際の目標 |
|---|---|---|---|
| HgA1c (%) |
6.0未満 | 7.0未満 | 8.0未満 |
| 患者の特徴 ・ 健康状態 |
分類 | カテゴリーⅠ | カテゴリーⅡ | カテゴリーⅢ | |
|---|---|---|---|---|---|
| 認知機能 | 認知機能正常 | 軽度認知障害 (認知症) |
中等度以上 | ||
| ※ADL | 自立 | 手段的低下・ 基本自立 |
基本的低下・ 併存疾患多数 |
||
| ※重度の 低血糖が 危惧される 薬剤の使用 |
なし | 7.0%未満 | 7.0%未満 | 8.0%未満 | |
| あり | 65~75歳未満 6.5~7.5%未満 |
75歳以上 7.0~8.0%未満 |
7.0~8.0%未満 | 7.5~8.5%未満 | |
高脂血症(コレステロール・中性脂肪)とは
高脂血症とは、高コレステロール血症と高トリグリセライド血症(高中性脂肪血症)の2つの疾患のことを示します。
高脂血症を放置すると動脈硬化を進行させ脳梗塞や心筋梗塞、大動脈瘤、腎硬化症、閉塞性動脈硬化症などの病気を発症します。これらの病気は命にかかわることも少なくないため、必ず高脂血症の治療をしましょう。
脂質異常症の原因分類
原発性脂質異常症(遺伝子異常)
- 原発性高カイロミクロン血症
- 原発性LPL欠損症
- アポCⅡ欠損症
- 原発性Ⅴ型脂質異常症
- その他
- 原発性高コレステロール血症
- 家族性高コレステロール血症
- 家族性複合型脂質異常症
- 内因性高トリグリセリド血症
- 家族性Ⅳ型脂質異常症
- 特発性高トリグリセリド血症
- 家族性III型脂質異常症
- 原発性高HDL血症
続発性脂質異常症(生活習慣病など)
- 高コレステロール血症
- 甲状腺機能低下症
- ネフローゼ症候群
- 原発性胆汁性肝硬変
- 閉塞性黄疸
- 糖尿病
- クッシング症候群
- 薬剤(利尿剤、β遮断薬、ステロイド、経口避妊薬、サイクロスポリン)
- 高トリグリセライド血症
- 糖尿病
- クッシング症候群
- 飲酒
- 肥満
- 血清蛋白異常症
- SLE
- 薬剤(利尿剤、β遮断薬、ステロイド、エストロゲン、レチノイド)
【原因】
【原因】
脂質異常症の診断基準
- 検査前の注意:検査前日は高脂肪食や高カロリー食を避け、禁酒し、10時間以上絶食の空腹時に採血が必要です。(カロリーのない水やお茶などはOK)
| 高LDLコレステロール血症 (悪玉) |
LDLコレステロール | ≧140mg/dL (境界型120~139) |
| 高non-HDLコレステロール血症 (悪玉) |
non-HDLコレステロール | ≧170mg/dL (境界型150~169) |
| 低HDLコレステロール血症 (善玉) |
HDLコレステロール | <40mg/dL |
| 高トリグリセライド血症 (中性脂肪) |
トリグリセライド(TG) | ≧150mg/dL |
脂質異常症患者の管理目標
こちらの表はスワイプできます。| 治療方針の原則 | カテゴリー | 脂質管理目標(mg/dL) | |||
|---|---|---|---|---|---|
| LDL-C | non HDL-C (LDL-C+30) |
HDL-C | TG | ||
| 一次予防 まず生活習慣病の 改善を行う |
カテゴリーⅠ (低リスク) |
<160 | <190 | ≧40 | <150 |
| カテゴリーⅡ (中リスク) |
<140 | <170 | |||
| カテゴリーⅢ (高リスク) |
<120 | <150 | |||
| 二次予防 生活習慣の改善とともに 薬剤療法を考慮する |
冠動脈疾患の既往 | <100 ※(<70) |
<130 ※(<100) |
||
- 家族性高コレステロール血症、急性冠症候群の時に考慮する。糖尿病でも他のリスク病態(非心原性脳梗塞、末梢動脈疾患、慢性腎臓病、メタボリックシンドローム、主要危険因子の重複、喫煙)を合併するときはこれに準ずる。
- 一次予防における管理目標達成の手段は非薬物療法が基本であるが、低リスクにおいてもLDL-Cが180mg/dL以上の場合は薬物療法を考慮するとともに、家族性高コレステロール血症の可能性を念頭においておくこと。
- まずLDL-Cの管理目標値を達成し、その後non-HDLの達成を目指す。
※ non-HDLとは、総コレステロール値からHDLコレステロール値を差し引いたもの - これらの値はあくまでも到達努力目標値であり、一次予防(低・中リスク)においてはLDL-C低下率20~30%、二次予防においてはLDL-C低下率50%以上も目標値となり得る。
- 高齢者(75歳以上)については、ガイドライン第7章を参照。
- リスク判定は吹田分スコアーかLDLコレステロール管理目標設定のためのフローチャートを使用します。下のPDF画面から自分でも計算できます。
- 健康診断なので採血の結果がある方は、下の表を使用してご自分のリスクを調べてみましょう。
脂質代謝異常の治療
治療は上記管理目標値をもとに行います。
食事療法
- 肥満であれば標準体重を目標に減量する。
- 肉の脂肪や乳製品、卵黄の摂取を控え、魚類、大豆製品の摂取を多くとる。(高コレステロール血症の場合)
- 食物繊維と食物ステロールを含む野菜類の摂取を増やす。
- アルコールや炭水化物(パン・ごはん・麺類など)、糖質(果糖:果物など ショ糖:砂糖など)などの摂取を控える。(高中性脂肪血症の場合)
運動療法
- 1日30分以上の有酸素運動を毎日か週3回は行う。
薬物療法
- 1・2の治療を行った上で管理目標値に達しなかった場合に薬物療法を行う。
薬剤の種類と特性
- 1剤で目標値に達しない場合は2剤併用を行う。
| 分類 | LDL-C | TG | HDL-C | 副作用 | 薬剤名 |
|---|---|---|---|---|---|
| スタチン系 | ↓↓↓ | ↓ | ↑ | 横紋筋融解症・筋肉痛や脱力感など ミオパチー・肝障害・認知機能障害・ HgAci直上昇・間質性肺炎 |
プラバスタチン・ シンバスタチン・ フルバスタチン・ アトルバスタチン・ ピタバスタチン・ ロスバスタチン |
| 小腸コレステ ロールトランス ポータ阻害剤 |
↓↓ | ↓ | ↑ | 下痢・便秘・腹部膨満・肝障害・ 胆石症・CK上昇・横紋筋融解症 |
エゼチミブ |
| 陰イオン交換樹脂 | ↓↓ | ↑ | ↑ | 消化器症状・ 脂溶性ビタミンの吸収障害・ ジギタリスやワルファリンの吸収障害・ 皮膚症状 |
コレスチラミン・ コレスチミド |
| LDL変換抑制剤 | ↓ | - | ↓↓ | 可逆性のQT延長・消化器症状・ 肝障害・発疹 |
プロブコール |
| PCSK9阻害剤 | ↓↓↓↓ | ↓↓ | ↑ | 注射部位反応・鼻咽頭炎・胃腸炎・ 糖尿病・筋肉痛・肝障害・CK上昇 など |
エポロクマブ・ アリロクラブ |
| MTP阻害薬 | ↓↓↓ | ↓↓↓ | ↓ | 肝炎・肝機能障害・胃腸障害 | ロミタミド |
| フィブラート系 | ↓ | ↓↓↓ | ↑↑ | 横紋筋融解症・肝障害・胆石症 | ベサフィブラート・ フィノフィブラード・ クロフィブラート・ クリノフィブラート |
| 選択的PPARα モジュレーター |
↓ | ↓↓↓ | ↑↑ | 横紋筋融解症・胆石症 | ペマフィブラート |
| ニコチン酸誘導体 | ↓ | ↓↓ | ↑ | 顔面紅潮・頭痛 | トコフェノール・ ニセリトロール・ ニコモール |
| 多価不飽和脂肪酸 | - | ↓ | - | 消化器症状・出血傾向・発疹 | イコサペント酸エチル・ ω-3脂肪酸エチル |
メタボリックシンドロームとは
メタボリックシンドロームとは、肥満によって⾼⾎圧や糖尿病、脂質異常(⾼脂⾎症)などの⽣活習慣病を重なって発症していることを意味します。
この状態を放置すると急速に動脈硬化を進行させ、心筋梗塞や脳梗塞になる可能性が高くなります。
生活習慣病の方は、医療機関で相談しましょう。
診断基準
こちらの表はスワイプできます。| 必須項目 | 腹囲 | 男性 | ≧85cm | |
|---|---|---|---|---|
| 女性 | ≧90cm | |||
| 選択項目 | 1.脂質異常 | 高トリグリセリド | かつ/または | ≧150㎎/dL |
| 低HDLコレステロール | <40㎎/dL | |||
| 2.高血圧 | 最高血圧 | かつ/または | ≧130㎜Hg | |
| 最低血圧 | ≧85㎜Hg | |||
| 3.高血糖 | 空腹時高血糖 | どちらか | ≧110㎜/dL | |
| 食後時HbA1c | ≧6.0% | |||
- 必須項目を満たし、選択項目が2項目以上に該当するものをメタボリック症候群と診断します。
- 必須項目を満たし、選択項目が1項目のみ該当するものをメタボリック症候群の予備群と診断します。
- 1.2.3で薬物治療している場合は、それぞれの項目に該当します。
高尿酸血症(痛風)とは
血清尿酸値が7mg/dLより高いものを高尿酸血症と診断し、8mg/dL以上のものを治療開始の基準となります。高尿酸血症が持続すると様々な合併症起こしたり、他の生活習慣病と併存することで動脈硬化などの進行を早めて脳梗塞や心筋梗塞などの発症のリスクを高めていると言われてます。そのため高尿酸血症がある方は、生活習慣の改善や内服などで治療する必要があります。
高尿酸血症には尿酸排泄低下型や尿酸生産過剰型、混合型などがあります。これらの鑑別には採血の他に尿検査が必要です。また尿酸が体の中にたまり結晶化することで激しい関節炎や結節が生じる痛風を発症します。発作が起きた場合は結晶を消失させるために尿酸値を6.0以下に維持する必要があるため内服治療の対象となります。
高尿酸血症の原因
1.環境要因
- 食生活
- 飲酒
- 肥満
- 運動
- 脱水
- ストレス
- 遺伝病
- 腎障害
- 悪性腫瘍
- 薬剤性
障害原因別による病型分類
- 尿酸排泄低下型
- 尿酸産生過剰型
- 混合型の3タイプに分類されます。
病型の診断
こちらの表はスワイプできます。| 基準値(単位) | 病型分類 | ||||
|---|---|---|---|---|---|
| 尿酸産生過剰型 | 尿酸排泄低下型 | 混合型 | |||
| 病型の分布 | (%) | 12 | 60 | 25 | |
| 検 査 項 目 |
尿中尿酸排泄量 | 0.48~0.51(ml/kg/h) | >0.51 および ≧6.2 |
<0.48 あるいは <6.2 |
<0.51 および <6.2 |
| 尿酸クリアランス | 6.2~12.8(ml/min) | ||||
| 尿酸クリアランス/ クレアチニンクリアランス比 |
5.5~11.1(%) | ≧12 | ≦5 | ||
| 尿中尿酸/クレアチニン比 | 0.5~0.7 | ≧0.8 | ≦0.4 | ||
高尿酸血症による合併症
1.尿酸塩沈着症の合併症
(高尿酸血症が持続すると体に尿酸結晶が沈着し発症するもの)
- 痛風関節炎
- 痛風結節
- 痛風腎
- 尿路結石
2.高尿酸血症と併存すると動脈硬化を進行させる疾患
- 慢性腎臓病
- 脂質異常症
- 糖尿病
- 高血圧
- 肥満
- 動脈硬化が進行すると脳梗塞や心筋梗塞を起こすことがある。
痛風発作の治療(痛風関節炎の主に痛み対する治療)
1.非ステロイド系消炎鎮痛剤(NSAIDパルス療法)
- 1~3日間ほど比較的大量のNSAIDを投与する方法です。
(薬剤名:インドメタシン・ナプロキセン・オキサブロジン・プラノブロフェン)
2.コルヒチン
- 痛風発作の前兆期に1T(0.5㎎)投与し、発作を予防する。
- 発作が頻発している時や尿酸降下薬で発作が予想される場合は、連日1錠投与する。
3.副腎皮質ステロイド
- NSAIDが使用できない場合や無効であった場合、多発性関節炎などの場合に使用する。
高尿酸血症の治療指針
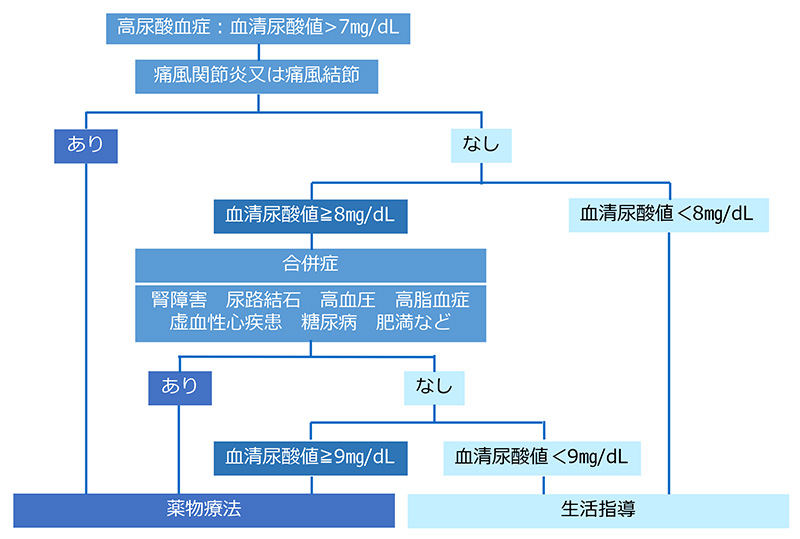
高尿酸血症の治療法 (合併症を発症させないために治療は必要です)
1.生活習慣の改善
- 肥満であれば標準体重を目標に減量する。標準体重の計算は糖尿病参照
- プリン体の多い食事は控える。(摂取量400㎎未満)
- 水分を多く摂取する。(1日2ℓ以上)
- 飲酒制限
- ストレスを緩和する。
- 有酸素運動を1日30分以上する。無酸素運動は尿酸値の上昇起こす。
2.薬物療法
(尿酸値6.0㎎/dⅬ以下を治療目標とする)
こちらの表はスワイプできます。
| 分類 | 適応 | 薬剤名 |
|---|---|---|
| 尿酸排泄促進剤 | 尿酸排泄低下型(中度腎障害は適応外) ・生成抑制剤で副作用 |
プロベネシド・プコローム・ベンズマロン |
| 尿酸生成抑制剤 | 尿酸生成過剰型・尿路結石の既往ないし保有 ・中等度以上の腎障害・排泄促進剤で副作用 |
アロプリノール ・フェブキソスタット・トピロキソスタット |




